Mikrobiom – gdzie się znajduje? Jakie będzie pełnić funkcje?
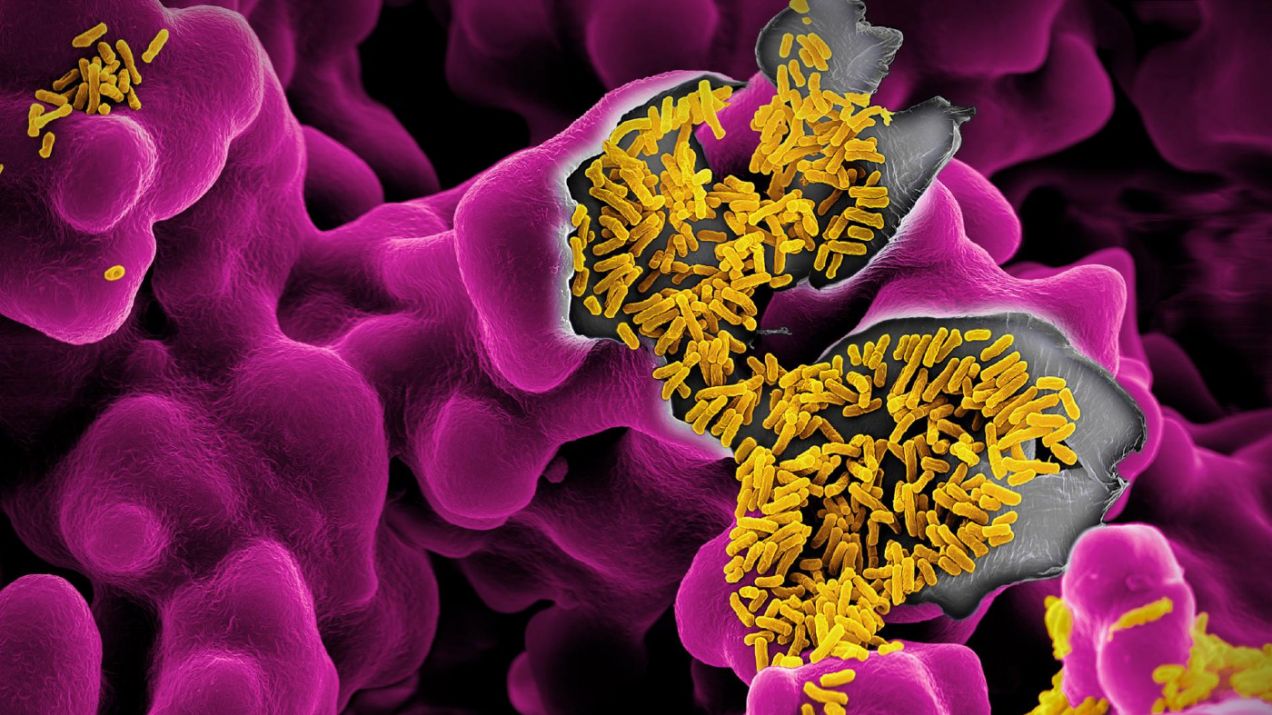
Nauka o mikrobiomie jest wciąż stosunkowo nowa. Minęło zaledwie 15 lat od chwili, gdy wystartowała na poważnie, co oznacza, że większość przeprowadzonych dotąd badań ma charakter wstępny i ograniczony do zaledwie kilkunastu myszy lub ludzi. Uczeni znaleźli powiązania między mikrobiomem i chorobami. Nie potrafią jeszcze przedstawić jasnych związków przyczynowo-skutkowych dotyczących naszego żywego inwentarza i określić, co to wszystko oznacza dla nas. Tym niemniej ten żywy inwentarz jest sam w sobie niepojęty. Obecnie uważa się, że w przypadku typowego młodego mężczyzny liczy on ok. 38 bln mikrobów, nieco więcej, niż wynosi liczba rzeczywistych komórek ludzkich.
Zdaniem większości najbardziej entuzjastycznych badaczy w niezbyt odległej przyszłości rutynowym działaniem może stać się podawanie dawki zdrowych mikrobów. Będą podawane w postaci prebiotyków (związków działających jak podłoże, na którym mogą się rozwijać dobroczynne drobnoustroje), probiotyków (czyli dobroczynnych mikrobów jako takich) lub przeszczepów kału (obfitujących w mikroby z fekaliów zdrowych dawców) – co pozwoli nam zrealizować zapowiedź jak najlepszego działania od wewnątrz.
Mówiąc o mikrobiomie, mamy na myśli głównie przewód pokarmowy, w którym żyje ponad 90 proc. ludzkich mikroorganizmów. Ale w innych rejonach też kłębi się życie. Drobnoustroje kolonizują każde miejsce, w którym wnętrze ciała styka się z zewnętrzem: oczy, uszy, nos, usta, pochwę, odbyt, drogi moczowe. Występują też na każdym centymetrze kwadratowym skóry, najliczniej pod pachami, w pachwinach, między palcami stóp i w pępku.
Każdy z nas posiada szczególną mieszankę mikrobów, odmienną od zestawu każdego innego człowieka. Aktualne obserwacje wskazują, że jest możliwe, iż dwie osoby mogą mieć mikroby, których gatunki pokrywają się w zerowym stopniu, jak twierdzi Rob Knight z Center for Microbiome Innovation na Uniwersytecie Kalifornijskim w San Diego. Oto kilka faktów związanych z wpływem mikrobiomu na nasze życie, od niemowlęctwa po starość.
Mikrobiom dziecka – czym różni się mikrobiom dziecka po cesarskim cięciu?
Płód w macicy jest zasadniczo wolny od mikrobów. Potem przeciska się przez kanał rodny, napotykając całe mnóstwo bakterii. Podczas porodu pochwowego dziecko jest zalewane mikrobami żyjącymi w pochwie. Zostaje też wystawione na bakterie jelitowe matki, kiedy jego twarz mija krocze i odbyt. Te matczyne mikroby jelitowe natychmiast zaczynają kolonizować jelita noworodka z jego rozwijającymi się komórkami odpornościowymi. W ten sposób na bardzo wczesnym etapie mikrobiom przygotowuje układ odpornościowy do zdrowego funkcjonowania w późniejszych okresach życia.
Lecz kiedy dziecko przychodzi na świat przez cesarskie cięcie, nie ma szansy na ten kontakt. Jelita dziecka zostają obsiane innymi mikrobami – nie tymi z jelit matki, tylko z jej skóry, mleka, z rąk położnej, a nawet ze szpitalnej pościeli. Te wczesne różnice mogą mieć konsekwencje trwające całe życie.

Mieszanka drobnoustrojów dla każdego jest wyjątkowa. Naukowcy poznają wiele sposobów, w jakie te mikroby wpływają na nasze zdrowie, wagę, nastrój, a nawet osobowość. / Photograph by Martin Oeggerli
W roku 2018 Paul Wilmes z Centre for Systems Biomedicine na Uniwersytecie Luksemburskim opublikował wyniki badania 13 dzieci urodzonych pochwowo i 18 przez cesarkę. Wraz z kolegami analizował drobnoustroje ze stolca noworodków i ich matek, a także wymazy pochwowe matek. Dzieci po cesarskim cięciu miały znacząco niższe poziomy bakterii wytwarzających lipopolisacharydy (główny bodziec dla rozwijającego się układu odpornościowego). To obniżenie utrzymywało się co najmniej przez pięć dni po porodzie, co zdaniem Wilmesa może mieć długofalowe konsekwencje dla odporności.
W końcu, zazwyczaj około pierwszych urodzin, mikrobiomy dzieci urodzonych przez cesarskie cięcie i pochwowo, stają się z grubsza takie same. Jednak Wilmes uważa, że różnice, które zaobserwował w pierwszych dniach życia, oznaczają, że dzieciom po cesarkach może brakować okresu „uzbrajania”, gdy komórki odpornościowe są nastawiane na odpowiednie reakcje na obce czynniki. Uboższe populacje mikrobów u dzieci po cesarskich cięciach mogą tłumaczyć dlaczego później są one bardziej podatne na szereg problemów odpornościowych.
Wilmes twierdzi, że być może któregoś dnia dzieci urodzone przez cesarskie cięcie będą mogły otrzymywać probiotyki uzyskiwane z określonych szczepów bakterii swoich matek. To teoretycznie powinno obsiać ich jelita pomocnymi mikrobami, ale taka probiotyczna terapia to wciąż odległa przyszłość.